En Bolivia se realizan cirugías para sustituir riñones, córneas, hígados, huesos y corazones; pero hay cinco problemas.
La Razón, Bolivia
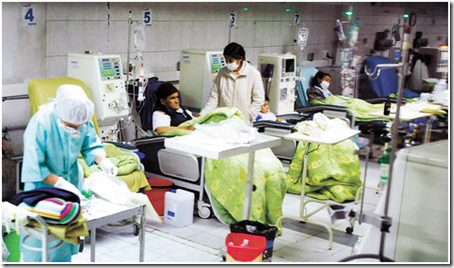
Ya son 16 años que la vida de José depende de una máquina que le ayuda a limpiar su sangre. Su riñón dañado ya no cumple esa función. En este tiempo pensó en reemplazar su órgano malogrado. Para hacerlo debe comprar uno similar, pero no tiene el dinero requerido para pagarlo. Son miles de dólares. Ello porque no hay quién se lo ceda de manera gratuita.
No se preocupa por el monto económico para la operación porque está asegurado en la Caja Nacional de Salud. Y cuando incluso pensó en recurrir a un préstamo, tropezó con su temor. Tuvo y aún tiene miedo de que la cirugía no resulte exitosa o que en el camino del postoperatorio su cuerpo no resista los medicamentos para evitar que su organismo rechace a su nuevo órgano. Así vio morir a muchos de sus compañeros de infortunio y, por ello, prefiere seguir dependiendo de su “compañera”.
=> Recibir por Whatsapp las noticias destacadas
Su caso es solo uno de 2.362. Ésa es la cantidad de personas que son candidatas a trasplantes de riñón y que realizan hemodiálisis en establecimientos públicos, privados y de la seguridad social, informa Silvia Paz, responsable del Programa Nacional de Salud Renal del Ministerio de Salud.
El trasplante es el reemplazo con fines terapéuticos de órganos, células y tejidos de una persona por otros iguales procedentes de un donante vivo o cadavérico. En Bolivia son más los enfermos de riñón y se hacen más cirugías para sustituir ese órgano. Y hay otros pacientes que requieren otro tipo de órganos que pueden ser cambiados en el país, como córneas, hígados, huesos y corazón. Sin embargo, según el despacho de Salud, solo existen estadísticas aproximadas sobre la cantidad de personas con esas patologías. Ese tipo de operaciones no son frecuentes (solo una vez se hizo una cirugía de corazón hace 20 años) porque el procedimiento para acceder a un órgano es un calvario por al menos cinco trabas.
Un primer obstáculo que incide en que una persona no pueda acceder al trasplante es que no hay donantes cadavéricos, es decir, personas que se registren para que sus órganos sean utilizados una vez que fallezcan. No obstante, aun cuando la persona que cedió su órgano en vida llega a tener muerte cerebral o encefálica, los familiares se niegan a la extirpación del miembro, lo que se constituye en una segunda piedra en el camino para llegar a una operación.
El tercer factor es el precio de la cirugía, que puede llegar a costar $us 30.000; a ello se suma que los potenciales “donantes” vivos, que no son familiares, piden un monto económico de $us 10.000 a $us 12.000. En caso de que la persona presente muerte cerebral o encefálica, como establece la Ley 1716, que regula el traspaso de órganos, células y tejidos, los familiares también suelen cobrar dinero.
A ello se suma, como cuarto inconveniente, que no hay políticas en los nosocomios para saber si una persona que tiene muerte cerebral o encefálica es donante, y tampoco existen datos ni coordinación entre entidades. La quinta dificultad para el trasplante es la falta de un banco de órganos, tejidos y células, que permita conservarlos una vez que sean extraídos del cuerpo de una persona donante.
La Ley 1716 de Donación y Trasplante de Órganos, Células y Tejidos (1996) establece que los insertos solo se pueden realizar mediante donaciones y que la fuente son personas vivas o cadavéricas; en este último caso, la persona debe padecer muerte cerebral o encefálica.
El Decreto Supremo 1115 detalla que pueden ser cedidos 13 órganos: riñón, hígado (total o parcial), corazón y válvulas cardiacas, intestino (total y parcial), páncreas e islotes pancreáticos, pulmón, médula ósea, piel, córneas, elementos del sistema óseo articular (huesos), piezas dentarias, vasos sanguíneos y células madre.
Centros. Las operaciones para los males renales se realizan en el eje troncal, en La Paz, Santa Cruz y Cochabamba, donde existen nueve establecimientos públicos, privados y de seguridad social. Los hospitales Viedma y Univalle y el Centro Médico Quirúrgico Belga operan en la capital del Valle. En la sede de gobierno están autorizados la clínica Virgen de Asunción, la Corporación del Seguro Social Militar (Cossmil) y el Hospital Obrero. En la capital oriental llevan a cabo cirugías la Caja Petrolera de Salud; la clínica Incor, a través del Instituto del Riñón, y la clínica Foianini.
Los implantes de córneas se realizan en el Instituto Nacional de Oftalmología (INO) de La Paz, pero también hay establecimientos privados en esas capitales. Existen dos en Cochabamba, tres en Santa Cruz y un número similar en La Paz.
En el caso del hígado, el único centro que practica esa cirugía es la clínica Incor, de la capital oriental. No obstante, existe capacidad técnica y personal para esta especialidad en el Hospital Universitario, de Sucre. El nosocomio está pronto a realizar ese tipo de operaciones, de manera gratuita, con financiamiento estatal. Dos personas son preparadas para ese fin.
De corazón solo se ha hecho una intervención quirúrgica, hace 20 años, en el Centro Médico Quirúrgico Boliviano Belga, de Cochabamba, que aún hoy tiene capacidad técnica y especialistas para hacerlo, igual que la clínica cruceña Incor. No obstante, ambos centros realizan constantemente cirugías cardiacas. En el Hospital Obrero de La Paz se llevan a cabo implantes de hueso, pero no es frecuente.
Ahora, el Gobierno prevé avanzar hacia las implantaciones de médula ósea. Ese proceso es “muy delicado”, asegura Silvia Paz, responsable del Programa Nacional de Salud Renal del Ministerio de Salud, quien además indica que no solo se requiere capacidad técnica y especialistas, sino también medicamentos, por lo que ese despacho trabaja para concretar ese objetivo.
Sin embargo, no es posible realizar más trasplantes de hígado, corazón o de otros órganos, lamenta la representante gubernamental, porque no hay donantes, principalmente cadavéricos, lo que se constituye en el primer obstáculo que impide avanzar en este tipo de cirugías. Y con ese criterio coincide una decena de especialistas, quienes identifican que la falta de miembros es el mayor obstáculo para trasplantar los 13 tipos de órganos que autoriza la norma. “Si hubiera voluntad de alguien que diga dono mis órganos, eso puede abrir la posibilidad de hacer más cirugías. Y la disposición de más órganos va a depender de la voluntad de las personas”.
Paz indica que el despacho de Salud realiza campañas de sensibilización para que la población done sus órganos y también concienciar a los familiares para que acepten la decisión de la persona.
Precisamente, durante mayo, el ministerio hizo un llamado a la población para que se enliste con motivo del Día Internacional del Donante Voluntario de Órganos.
Fue por la imposibilidad de conseguir un donante, que Nancy, de 70 años, se resignó a que una máquina realice la función que debía cumplir su riñón. A ella le practican hemodiálisis hace siete años. Cuenta que al principio le fue difícil adaptarse a su nueva vida, pues debido al tratamiento, que es día por medio, no puede viajar a lugares alejados y su alimentación cambió de manera radical.
Ella menciona que aun si pudiera conseguir un voluntario, como ocurrió con uno de sus conocidos, los familiares se opondrían a la extirpación del órgano.
Y precisamente ésa es la segunda traba que impide que la donación de un órgano se haga efectiva, aunque la persona hubiera decidido ceder su miembro en vida. De acuerdo con datos del Ministerio de Salud, unas 40.000 personas se registraron de manera voluntaria para ceder sus vísceras.
No obstante, coinciden entendidos en la materia, ese acto generoso no siempre llega a concretarse porque la persona que decidió ceder algún órgano de su cuerpo no informó en su momento a sus parientes sobre esa cesión. Por lo que llegado el momento de la operación se oponen a la ablación (extirpación de órganos, células y tejidos). Según el artículo 10 de la Ley 1716, los familiares legalmente habilitados deben autorizar expresamente el retiro de alguna de las vísceras, tejidos o células.
Cultura. Y esa oposición surge, explica Joel Moya, director del Instituto Nacional de Oftalmología (INO), porque en el país todavía hay un culto al cadáver, lo que impide que, por ejemplo, se utilice las córneas cuando la persona fallece. “Se piensa que cuando uno va al cielo tiene que irse completo, con sus ojitos, sino ¿cómo va a ver?; el medio y la cultura no aceptan la profanación del cuerpo”.
Fátima Calancha, encargada del Programa de Salud Renal del Servicio Departamental de Salud de Tarija (Sedes), complementa que esos factores culturales y religiosos, respecto a que la persona debe irse completa, influyen para que no haya donantes y que no se concreten las extirpaciones. “No se dona (órganos) por temor, no se asimila que uno al morir no se lleva nada, al contrario, se destruyen los tejidos, órganos, vísceras; pero debemos sensibilizar, mandar mensajes de que donar es un acto generoso, altruista, pero tenemos que trabajar mucho”.
Desde el Ministerio de Salud, Silvia Paz coincide en que la cultura es la principal barrera, porque “para los familiares es importante que el que se muere debe estar completo, no le puede faltar ningún órgano para poder ir al cielo”. Sin embargo, asegura que si bien ese pensamiento es una barrera, ésta puede ser revertida.
Para que los parientes no se opongan a la utilización de los órganos, Luis Ibáñez, jefe de la Unidad de Trasplantes del Hospital Obrero de La Paz, recomienda a la persona que otorga sus vísceras a concientizar a su familia respecto a la decisión que tomó de ceder sus partes para salvar otras vidas.
Dice que ese trabajo se debe hacer con antelación a su muerte. Paz coincide con ese criterio, pero aclara que el Estado no puede obligar a los parientes a la entrega de los órganos de familiares fallecidos.
Los trasplantes con donante vivo se realizan más en La Paz y Cochabamba. En cambio, Santa Cruz es el que mayor avance tiene en cuanto a operaciones con donante cadavérico. Luis Ibáñez, del Hospital Obrero, explica que la única forma de revertir el número de pacientes enfermos es con implantes de órganos a partir de donación cadavérica. Dice que para que se haga efectiva la cesión se debe trabajar en políticas de concienciación hacia la población, a fin de que puedan donar sus órganos, pero también se debe hacer un trabajo con los familiares.
“Así hagamos los mejores esfuerzos, el (órgano) de un donante vivo solo cubre el 10% de los pacientes con enfermedad renal crónica; el 40% debe cubrirse con donación cadavérica, pero ésa es una política gubernamental, porque debe existir una logística de procuración orgánica, ablación y trasplante”.
Desde enero de 2014, el Gobierno promueve el programa de trasplantes de riñón con donante vivo relacionado, es decir, la cesión de un órgano de un familiar a otro, por lo que financia parcial o totalmente las operaciones, dependiendo del caso, hasta $us 30.000. A la fecha, el Programa Nacional de Salud Renal pagó 73 operaciones a personas que no tienen seguro de salud. En la gestión 2014 y en lo que va de este año se erogó cerca de Bs 4,4 millones, de acuerdo con datos del Ministerio de Salud.
En este año, precisa Paz, se logró el trasplante de riñones a cerca de 16 personas, otras tantas están en proceso de preparación y se espera llegar, en total, a 80 cirugías hasta fin de año. Se prevé avanzar en los traspasos a partir de donante cadavérico para que el número de beneficiarios que no tienen seguro aumente, y para ello se impulsará el registro de donantes y se sensibilizará a la población a inscribirse.
¿Y por qué se quiere beneficiar a la mayor cantidad de personas, ya sea con un riñón, hígado o médula ósea? Ello se debe a que el costo de ese tipo de operaciones es elevado y no puede ser cubierto por la gente que no tiene seguro, lo que se constituye en la tercera dificultad.
Los precios para la transferencia de riñón, en las fases del pretrasplante y trasplante y etapa postoperatoria, van de $us 20.000 a $us 30.000; en el caso del hígado están en el orden de $us 20.000, pero también el Gobierno dispuso un monto de $us 30.000, y la cirugía de corazón vale aproximadamente $us 30.000. En las operaciones para males renales se había previsto un costo de $us 10.000 por cada implante, pero el monto fue superado. “Como Estado hemos decidido invertir ese monto, en el caso de riñón e hígado, para mejorar la calidad de vida de los pacientes”, manifiesta Paz.
Alfredo Romero, director de la clínica Incor de Santa Cruz, explica que los precios de ese tipo de operaciones son elevados porque se trata de un acto complejo, pues participan dos equipos de manera simultánea, uno de ellos retirando el órgano del donador y el otro implantándolo al receptor. “El problema es conseguir el donante adecuado para el caso, no es muy fácil porque no todos los donantes cadavéricos son útiles para el trasplante cardiaco, hay que seleccionarlos con mucho cuidado, tienen que coincidir el corazón del donante con el que va a recibirlo”, asegura.
Cobertura. Además del costo del pretrasplante y trasplante, el Estado cubre las medicinas de la etapa postoperatoria, que tiene la finalidad de que el organismo no rechace al nuevo miembro. “Es un costo elevado pero vemos a nuestros pacientes que ya han sido trasplantados y sentimos que ha valido la pena porque pueden estudiar, trabajar y rehacer su vida”, dice Paz.
Pero a la falta de órganos se suma la oposición de la familia o los costos elevados, según los expertos, la falta de una articulación adecuada entre las unidades de terapia intensiva de los establecimientos de salud, donde están las personas que padecen muerte cerebral o encefálica y los hospitales que realizan los trasplantes, lo que se constituye en el cuarto impedimento. Esa estructuración, señalan, debería permitir tener un registro pormenorizado de las personas que cedieron sus órganos.
Luis Ibáñez, del Hospital Obrero, complementa que en las unidades de terapia intensiva debería haber un equipo especializado para realizar las entrevistas a los familiares. A partir de ello y cuando hay autorización de los parientes se debería movilizar a las brigadas quirúrgicas para extirpar el órgano y trasladarlo al receptor.
De acuerdo con Marcelo Rojas, responsable del Programa de Salud Renal del Sedes Cochabamba, para que se concrete una donación se debe tener gente capacitada en los hospitales para que se acerque a los parientes del potencial donante. “Hay que saber abordar este tema. Es un momento de dolor, de duelo, toda la familia está llorando por la pérdida de un ser querido y viene alguien y le dice: dóneme sus órganos”.