Ronald Palacios Castrillo
La investigación sobre imágenes por resonancia magnética (MRI) para la detección y el diagnóstico del cáncer de próstata se ha llevado a cabo durante más de una década.
Inicialmente, se pensó que la MRI era importante para lograr dos objetivos. Entre los pacientes con enfermedad de bajo grado (grado 1 de la Sociedad Internacional de Patología Urológica [ISUP], también llamada grupo 1 de grado de Gleason) diagnosticada sobre la base de una biopsia sistemática, hubo algunas dudas sobre la posibilidad de someterse a una vigilancia activa debido a la posibilidad de pasar por alto una enfermedad de mayor grado.
La ausencia de lesiones de alto grado en la MRI podría ayudar a disipar esas preocupaciones. Además, la biopsia sistemática podría pasar por alto la enfermedad de alto grado cuando está realmente presente y, por lo tanto, conducir a un retraso en el inicio justificado de la terapia curativa.
=> Recibir por Whatsapp las noticias destacadas
La MRI podría potencialmente usarse para detectar esa enfermedad de alto grado con biopsias dirigidas, guiando así a los pacientes al tratamiento oportuno y apropiado.
Si bien la vigilancia activa ha tenido éxito en permitir que los pacientes con enfermedad de grado 1 de ISUP, que generalmente se considera sobrediagnosticada, renuncien, al menos por un tiempo, a la terapia curativa con sus costos y daños asociados, no es una panacea.
La vigilancia activa tiene sus propios costos y daños, y una proporción sustancial de pacientes finalmente elige la terapia curativa como resultado de presiones psicológicas y familiares, incluso en ausencia de evidencia de progresión de la enfermedad (que es relativamente infrecuente).
Además, incluso para los pacientes que continúan sometidos a vigilancia activa a largo plazo, las desventajas importantes incluyen ansiedad, costos del sistema de atención médica y complicaciones de las biopsias periódicas requeridas.
Además, la evidencia de los ensayos aleatorizados ha demostrado que la mortalidad por cáncer de próstata entre los pacientes sometidos a vigilancia activa, o incluso a espera vigilante, es relativamente baja y no significativamente más alta que entre los pacientes que se someten a un tratamiento curativo inicial.
Por lo tanto, está surgiendo un consenso de que evitar la detección de la enfermedad de grado 1 de ISUP es un objetivo valioso de las estrategias de detección.
Después de la introducción de la MRI en el uso clínico, la estrategia generalmente aceptada fue realizar una biopsia sistemática independientemente de los resultados de la MRI, con una biopsia dirigida añadida si se encuentran lesiones en la MRI.
Sin embargo, estudios recientes han demostrado que la identificación de la enfermedad de grado 2 o superior de ISUP solo mediante biopsia sistemática en pacientes con lesiones visibles en la MRI es relativamente infrecuente. Por ejemplo, en el estudio Trio, en el que los pacientes se sometieron tanto a biopsia sistemática como dirigida, solo el 6% de los que tenían una lesión con una puntuación PI-RADS (Prostate Imaging–Reporting and Data System) de 3, 4 o 5 en la MRI habrían sido mejorados a grado 2 o superior de la ISUP (desde ninguna enfermedad o enfermedad de grado 1 de la ISUP) sobre la base de la biopsia sistemática agregada.
Además, la eliminación de la biopsia dirigida redujo la detección de la enfermedad de grado 1 de la ISUP en un 41%, lo que es una ventaja, dado el consenso emergente. Otros datos muestran un alto valor predictivo negativo de la MRI para la enfermedad de grado 2 o superior de la ISUP; Por lo tanto, es probable que evitar la biopsia en este grupo sea de bajo riesgo y reduciría el diagnóstico de enfermedad de bajo grado.
Esto nos lleva al ensayo sueco GÖTEBORG-2, que tuvo como objetivo aportar evidencia adicional sobre la mejor manera de utilizar la MRI en el contexto del cribado del PSA. Aproximadamente 13.000 hombres de 50 a 60 años de edad fueron asignados aleatoriamente a un grupo de biopsia sistemática o un grupo de biopsia dirigida por MRI.
Todos fueron invitados a someterse a un cribado del PSA; los hombres en ambos grupos con un nivel de PSA de 3 ng por mililitro o más fueron invitados a someterse a una MRI.
Los hombres del grupo de biopsia sistemática se sometieron a una biopsia sistemática, así como a una biopsia dirigida por MRI si se encontraron lesiones sospechosas, mientras que los del grupo de biopsia dirigida por MRI generalmente no se sometieron a una biopsia sistemática y solo a una biopsia dirigida por MRI si se observaron lesiones en la MRI.
Los hombres se sometieron a un cribado posterior al inicio 2, 4 u 8 años después, según los resultados del cribado inicial. En una mediana de 3,9 años de seguimiento, el ensayo mostró un riesgo 57% menor de detectar enfermedad de grado 1 ISUP en el grupo de biopsia dirigida por resonancia magnética que en el grupo de biopsia sistemática, junto con un riesgo 57% menor de someterse a biopsia, mientras que también mostró una proporción 16% menor de hombres con enfermedad ISUP de grado 2 o superior detectada.
Desde una perspectiva de salud pública, estos resultados se expresan mejor en términos absolutos: por cada 1000 hombres inscritos, el enfoque de biopsia dirigida por resonancia magnética llevó a 51 hombres menos que se sometieron a biopsia y 14 hombres menos que recibieron un diagnóstico de enfermedad ISUP de grado 1, pero también llevó a un retraso en el diagnóstico de enfermedad ISUP de grado 2 o superior en 3 hombres.
El significado de este retraso no está claro de inmediato, pero tal retraso podría llevar a peores resultados en una fracción de esos hombres.
Realizar una resonancia magnética a todas las personas con un nivel elevado de PSA es una estrategia que requiere muchos recursos.
Sin embargo, los recursos necesarios se pueden compensar con el enfoque experimental utilizado en el ensayo GÖTEBORG-2, que minimizó el número y la extensión de las biopsias.
Una revisión sistemática de estudios de costo-efectividad mostró que para los pacientes con un nivel elevado de PSA, una estrategia de realizar primero una resonancia magnética y luego proceder a la biopsia solo si se encontraban objetivos de resonancia magnética era generalmente más rentable que una estrategia en la que el primer paso era realizar una biopsia sistemática a todos.
La forma en que se utiliza la resonancia magnética en el contexto del cribado basado en el PSA está evolucionando. Este ensayo proporciona evidencia adicional sobre la efectividad comparativa y la utilización de recursos de las estrategias basadas en la resonancia magnética diseñadas para reducir las biopsias y el diagnóstico de la enfermedad clínicamente insignificante (grado 1 de la ISUP).
Esta información contribuye al objetivo final de diseñar estrategias de cribado que preserven la mayoría de los beneficios del cribado basado en el PSA y al mismo tiempo reduzcan los daños y los costos.
Mis observaciones:
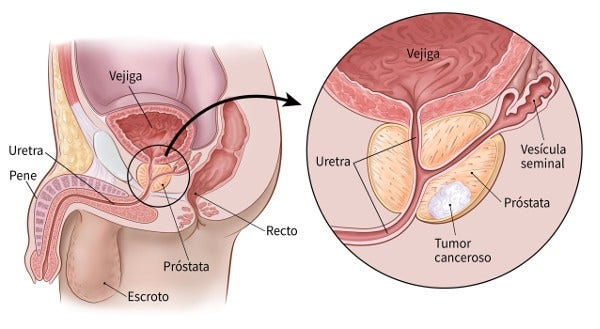
En mi limitada experiencia en Santa Cruz, pacientes mayores de 40 años(con historia familiar de cáncer de próstata) y de 45 años en adelante con una PSA >4.5 (documentada en dos ocasiones con intervalo de 30 dias), les solicito MRI con gadolinium contrast (en lugares que tengan buena técnica MRI de 1.5 o 3.0 T de resolución y evaluación por médico radiólogo especializado en resonancia magnética (e.g. Dra Vanessa Montaño).
Si se detectan lesiones sugestivas de malignidad, aconsejo al paciente realizarse biopsia de la próstata dirigida por MRI(esto lo hace extremadamente bien el Dr. Charles Rossenblat en el hospital Albert Einstein en Sao Paulo, Brasil).Los resultados determinarán las opciones terapéuticas basados en la experiencia del Dr. Charles Rossenblat.
Por otra parte, en pacientes cuya biòpsia revela cáncer de grado 1 de la ISUP, que habitualmente les recomiendan vigilancia periòdica, hemos tenido la muy grata sorpresa que con un tratamiento médico accesible y de mínimos efectos secundarios proporcionado a 2 pacientes, se ha logrado la cura ya que las lesiones malignas desaparecieron después de un año de tratamiento y no han habido signos de actividad/ crecimiento o recidivas durante 2 años y casi 3 años de seguimiento con PSA Y MRI, respectivamente.
Hay visos de que en este estadio del cáncer de próstata se podría curar con tratamiento medico accesible y seguro. Obvio, se necesitan muchos más casos para evaluar científicamente la solidez de este tratamiento por ahora explorador y anecdótico.