Esta afección en la que el sistema inmunológico ataca la glándula tiroides afecta al menos a 14 millones de estadounidenses y hasta el 7,5 por ciento de las personas en todo el mundo.
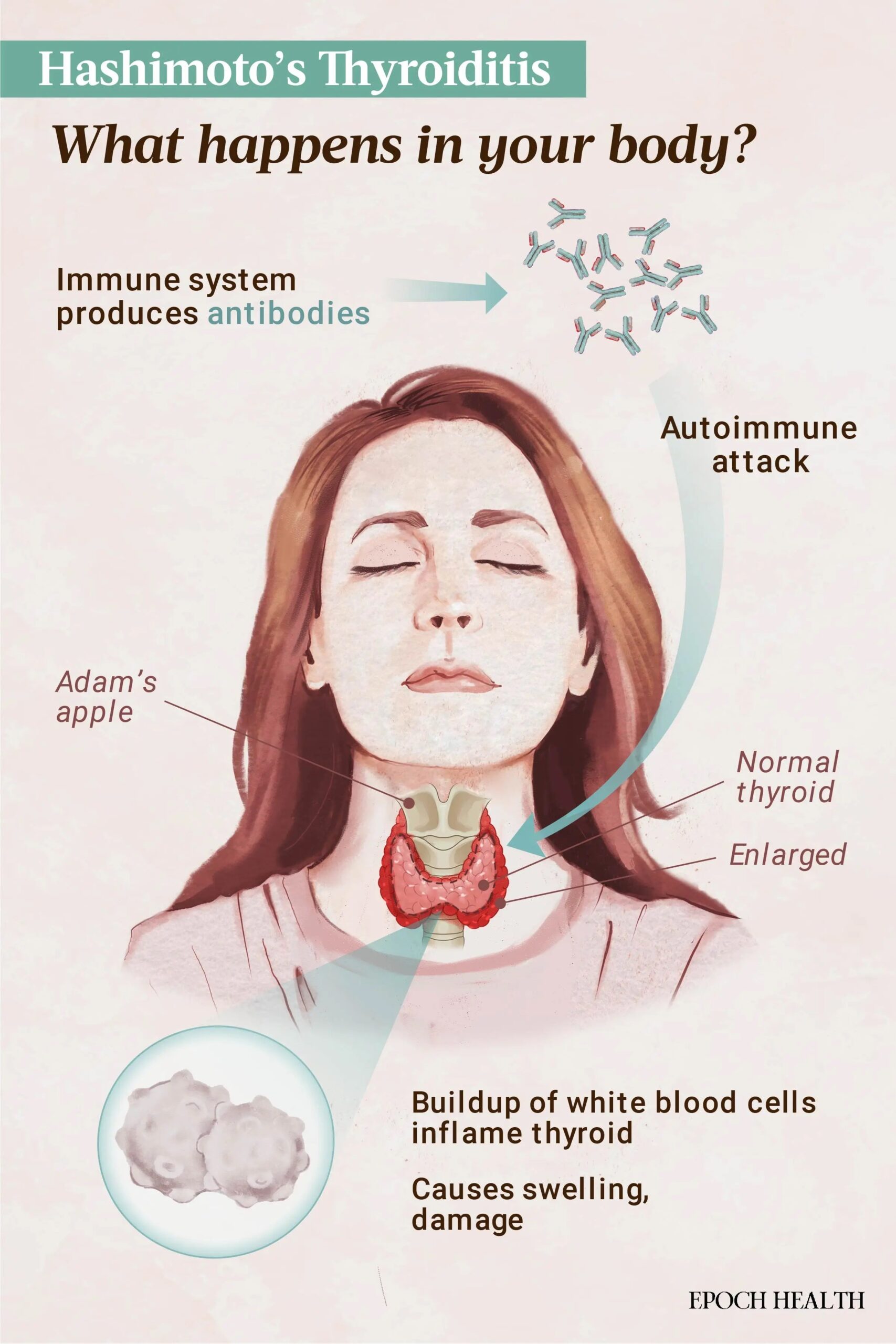
La tiroiditis de Hashimoto es una enfermedad autoinmune que afecta a la glándula tiroides. Los autoanticuerpos que atacan la tiroides provocan una acumulación de glóbulos blancos que provoca hinchazón y daño.
La tiroiditis de Hashimoto (TH), también conocida como tiroiditis linfocítica, es una enfermedad autoinmune cada vez más común. Esta afección, en la que el sistema inmunológico ataca la glándula tiroides, puede provocar hipotiroidismo y una variedad de síntomas graves. Además, si no se controla adecuadamente, aumenta el riesgo de problemas cardíacos y puede aumentar el riesgo general de muerte.
A diferencia de muchos trastornos de la tiroides, la TH a menudo progresa silenciosamente y es posible que no se note hasta que se haya producido un daño significativo. Este riesgo de daño enfatiza la importancia de la detección y el tratamiento tempranos.
=> Recibir por Whatsapp las noticias destacadas
¿Cuáles son los síntomas y signos tempranos de la tiroiditis de Hashimoto?
La TH implica signos y síntomas locales de la tiroides, así como síntomas sistémicos. Los síntomas locales se correlacionan con los niveles de autoanticuerpos. Cuando la tiroides aumenta de tamaño, pueden producirse síntomas locales, que incluyen:
Síntomas de bocio (agrandamiento del cuello y desaparición del escote)
Ganglios linfáticos agrandados
Dolor o hinchazón de cuello
malestar en la garganta
Cambios de voz
dificultad para tragar
Respiración difícil o dificultosa
Los síntomas sistémicos pueden variar según la función tiroidea, pero incluyen los siguientes:
Intolerancia al frío o al calor.
Caída o adelgazamiento del cabello
Esterilidad
Períodos menstruales irregulares o abundantes y ovulación irregular.
Fatiga
sueño perturbado
Cara hinchada
Aumento o pérdida de peso
Problemas de memoria; depresión; problemas para concentrarse
Disminución de la producción de calor y disminución de la descomposición de grasas.
Mala función de la vesícula biliar; cálculos biliares
Ritmo cardíaco lento; disminución de la capacidad de bombeo del corazón; líquido alrededor del corazón( edema en pericardio); flujo sanguíneo reducido
Constipación; digestión lenta
Disminución de la tasa de filtración glomerular (TFG) en los riñones; reducción de la excreción de agua
Disminución de la función hepática; aumento del colesterol total; lipoproteínas de baja densidad (LDL) y lipoproteínas (a)
Respiración lenta; niveles bajos de oxígeno; acumulación de líquido alrededor de los pulmones
Disminución de la fuerza muscular y los reflejos; dolor muscular o articular; calambre
Piel seca, fría, amarillenta y engrosada.
¿Qué causa la tiroiditis de Hashimoto?
Aunque la causa exacta de la TH no está clara, se cree que la afección surge de una alteración en la tolerancia normal del sistema inmunológico a los propios tejidos del cuerpo, por lo que el sistema inmunológico ataca al cuerpo por error.
Este error provoca un ataque a la glándula tiroides, una pequeña glándula con forma de mariposa situada en la parte frontal del cuello, justo debajo de la nuez de Adán. Tanto los factores genéticos como los ambientales pueden influir en esta pérdida de tolerancia inmunitaria.
La tiroides tiene muchas funciones, incluida la regulación del crecimiento y el desarrollo, la energía, la temperatura corporal, la frecuencia cardíaca y la tasa del metabolismo. En la HT, un desequilibrio inmunológico provoca una respuesta inmune que altera estas funciones.
Se producen anticuerpos contra proteínas específicas de la tiroides, como la peroxidasa tiroidea (TPO) y la tiroglobulina (TG), lo que daña la tiroides y linfocitos citotóxicos que destruyen a las células productoras de hormonas tiroideas. Esto desencadena inflamación e infiltración de la tiroides por células inmunes llamadas linfocitos, lo que lleva a un ciclo recurrente de daño e inflamación.
Con el tiempo, este ciclo puede provocar fibrosis o cicatrización en la tiroides. Esto afecta la capacidad de la tiroides para producir hormonas, lo que resulta en hipotiroidismo o función tiroidea hipoactiva.
Este proceso resalta los sistemas interconectados involucrados en la producción de hormona tiroidea y HT.
Los factores clave que se cree que desempeñan un papel en el desarrollo de la terapia hormonal incluyen:
Genética y epigenética: Las predisposiciones genéticas, junto con cambios epigenéticos como la metilación del DNA, pueden influir significativamente en el riesgo de desarrollar TH. Es probable que esta combinación represente más de la mitad de la susceptibilidad a la TH.
Infecciones: Se han observado vínculos entre la TH y diversas infecciones bacterianas y virales, incluida la hepatitis C crónica, H. pylori, T. gondii, el virus de la inmunodeficiencia humana (VIH), el virus del herpes, el SARS-CoV-2, Y. enterocolitica, B. burgdorferi (que puede causar la enfermedad de Lyme), Hantavirus y Saccharomyces. Los desequilibrios bacterianos intestinales también podrían contribuir al desarrollo de la TH.
Estrés: El estrés afecta múltiples sistemas, incluidos el intestino, el nervioso, el inmunológico y el endocrino. Estos cambios inducidos por el estrés pueden desencadenar inflamación y contribuir al desarrollo de enfermedades autoinmunes como la TH en individuos genéticamente predispuestos.
Estrés oxidativo: Algunos radicales libres (subproductos de procesos como la digestión) son normales, pero se vuelven problemáticos cuando superan en número a los antioxidantes. En la TH, las investigaciones muestran un exceso de radicales libres que pueden dañar las células tiroideas y desencadenar un ataque inmunológico. Los estudios han identificado marcadores elevados de estrés oxidativo y niveles reducidos de antioxidantes en personas con hipertensión arterial.
Exposición a toxinas: La exposición a sustancias como mercurio, nitratos, bifenilos policlorados (PCB), pesticidas organoclorados y retardantes de llama puede alterar la función tiroidea y la regulación inmunológica, lo que potencialmente desencadena la TH. El bisfenol A (BPA), en particular, se ha relacionado con la autoinmunidad tiroidea, niveles más bajos de hormona tiroidea y niveles más altos de anticuerpos tiroideos, así como con alteraciones en los receptores de la hormona tiroidea. Se necesita más investigación para comprender mejor el impacto exacto en la función tiroidea.
Factores nutricionales y dietéticos: Los desequilibrios dietéticos como el exceso de yodo, junto con las deficiencias de hierro, selenio y vitamina D, están asociados con la TH. Curiosamente, el consumo moderado de alcohol puede ofrecer algunos efectos protectores.
Hormonas: La interacción de las hormonas sexuales y el embarazo puede activar genes autoinmunes, influyendo en el desarrollo de la TH. La progesterona, especialmente después del parto, también puede contribuir a la tiroiditis.
Microbioma: En pacientes con TH se han observado alteraciones en la microbiota intestinal, incluida la microbiota dañina como Bacteroides fragilis y reducciones en Bifidobacterium y Lactobacillus beneficiosos. Sin embargo, no se ha establecido una asociación causal directa.
Exposición a la radiación: La exposición prolongada o repetida a la radiación aumenta el riesgo de enfermedades autoinmunes de la tiroides.
Fármacos: Ciertos medicamentos que modulan el sistema inmunológico aumentan el riesgo de desarrollar hipertensión arterial. Entre ellos se incluyen el interferón alfa, utilizado para tratar enfermedades como la hepatitis y el cáncer; amiodarona, un medicamento para el corazón; litio, un tratamiento para el trastorno bipolar; alemtuzumab, utilizado para tratar la esclerosis múltiple; Inhibidores del eje PD-1/PD ligando-1, una clase de inmunoterapias contra el cáncer.
¿Cuáles son los tipos de tiroiditis de Hashimoto?
La TH es uno de los dos trastornos tiroideos autoinmunes y es el más común de los dos. Ambas afecciones implican que el sistema inmunológico ataque la glándula tiroides, pero afectan los niveles de hormona tiroidea de manera diferente.
En la TH, el sistema inmunológico crea autoanticuerpos conocidos como anticuerpos contra la peroxidasa tiroidea (TPOAb) y anticuerpos contra la tiroglobulina (TgAb), que destruyen el tejido tiroideo y provocan hipotiroidismo.
La otra afección tiroidea autoinmune es la enfermedad de Graves, que implica la formación de autoanticuerpos contra el receptor de la hormona estimulante de la tiroides (TSH). La enfermedad de Graves provoca hipertiroidismo o función tiroidea hiperactiva.
Aunque no es común, es posible que un individuo progrese de HT a enfermedad de Graves (o viceversa) o presente síntomas de ambas.
Existen varias variantes o subtipos reconocidos de TH:
Tiroiditis indolora: También llamada tiroiditis silenciosa o linfocítica, esta variante implica inflamación de la tiroides sin dolor ni sensibilidad.
Tiroiditis dolorosa: En esta variante, la glándula tiroides se inflama y duele, a menudo acompañada de fiebre. También se llama tiroiditis subaguda o tiroiditis de De Quervain.
Tiroiditis postparto: Esta forma temporal de tiroiditis puede ocurrir en mujeres dentro del primer año después del parto. Puede causar niveles fluctuantes de hormonas tiroideas, lo que lleva a períodos de hipertiroidismo e hipotiroidismo, pero generalmente se resuelve por sí solo. Si persiste, se clasifica como de Hashimoto.
Tiroiditis relacionada con IgG4: Se trata de una variante identificada recientemente que puede imitar otros trastornos de la tiroides y se caracteriza por la presencia de anticuerpos IgG4. Se considera sistémico.
Variante fibrosa: Esta variante, que ocurre en aproximadamente el 10 por ciento de los casos de HT, se caracteriza por una fibrosis extensa que reemplaza el tejido tiroideo normal y funcional.
Variante fibrótica y atrófica: Esta variante se caracteriza por fibrosis extensa y atrofia de la glándula tiroides.
Tiroiditis de Riedel: Esta es una forma rara, crónica y que empeora progresivamente, marcada por una fibrosis significativa que puede extenderse más allá de la glándula tiroides, comprimiendo potencialmente las estructuras cercanas. Si bien no se comprende bien su vínculo con la TH, algunos investigadores la ven como una variante.
Hashitoxicosis: En este tipo, las hormonas tiroideas se liberan de los folículos tiroideos dañados, lo que provoca períodos temporales de tirotoxicosis por exceso de hormona tiroidea. Por lo general, esta afección se trata con betabloqueantes en lugar de levotiroxina y generalmente progresa a hipotiroidismo permanente en un plazo de tres a 24 meses.
¿Quién está en riesgo de sufrir tiroiditis de Hashimoto?
Se ha descubierto que otros factores aumentan la probabilidad de que una persona desarrolle HT, entre ellos:
Edad: La HT puede ocurrir a cualquier edad, incluida la infancia y la adolescencia. Sin embargo, suele afectar a mujeres de entre 30 y 50 años.
Sexo: El riesgo de desarrollar HT es al menos cuatro veces mayor para las mujeres que para los hombres. Además, la tiroiditis puede ocurrir después del parto. Alrededor del 20 por ciento de las mujeres que desarrollan tiroiditis postparto eventualmente desarrollan HT.
Niños con síndromes genéticos: aunque la TH es menos común en niños que en adultos, los niños con afecciones genéticas como el síndrome de Turner, el síndrome de Down, el síndrome de Klinefelter y el 22Q11DS tienen un mayor riesgo. Debido a este mayor riesgo, se recomienda realizar pruebas periódicas de detección y control de la HT en estos niños.
Etnia: Aunque cualquier persona puede contraer TH, se diagnostica con mayor frecuencia en personas de ascendencia europea.
Nivel socioeconómico: Las investigaciones indican que las personas en áreas de ingresos bajos a medios tienen un mayor riesgo de desarrollar tiroiditis por TH. Curiosamente, la prevalencia también es mayor en las zonas de ingresos altos en comparación con las zonas de ingresos medios altos.
Antecedentes familiares: Tener un familiar con HT aumenta la probabilidad de desarrollarla. El riesgo es casi 17 veces mayor en los hermanos.
Obesidad: Las investigaciones indican que la obesidad puede aumentar el riesgo de desarrollar HT y está relacionada con niveles más altos de anticuerpos contra la peroxidasa tiroidea (TPOAbs). Además, el aumento de peso en la infancia se ha relacionado con una mayor probabilidad de desarrollar autoinmunidad tiroidea e hipotiroidismo en el futuro.
Autoinmunidad: Los pacientes diagnosticados con otras enfermedades autoinmunes tienen más probabilidades de desarrollar HT.
¿Cómo se diagnostica la tiroiditis de Hashimoto?
La HT se diagnostica en función de los síntomas clínicos y la presencia de autoanticuerpos en la sangre. El diagnóstico implica varios pasos:
Evaluación clínica: Los médicos comienzan revisando los síntomas y el historial médico y examinando físicamente la glándula tiroides. Un bocio puede ser firme y agrandado, mientras que la atrofia o la fibrosis hacen que la tiroides sea inaccesible.
Análisis de sangre: Miden los niveles de hormona tiroidea (TSH, fT4, fT3) y anticuerpos específicos de la tiroides (TPOAbs y TGAbs). Es importante señalar que, si bien los TPOAbs suelen estar presentes, sólo los TGAbs pueden estar presentes en aproximadamente el 5 por ciento de los casos.
Imágenes por ultrasonido: Esto se puede realizar para detectar cualquier agrandamiento, texturas irregulares o irregulares, tejido anormalmente denso o pequeños nódulos en la tiroides.
Aspiración con aguja fina (FNA): Esta es una forma mínimamente invasiva de obtener una muestra de tejido o una biopsia de la tiroides utilizando una aguja fina. Luego se puede evaluar la muestra para detectar infiltración linfocítica para diagnosticar la HT. En el caso de un nódulo tiroideo o cualquier ganglio linfático anormal, la muestra se examinaría en busca de propiedades benignas o cancerosas.
Es importante señalar que la tiroiditis por HT no siempre se presenta como hipotiroidismo con TSH elevada. Otras presentaciones incluyen:
Hashitoxicosis: Inicialmente pueden ocurrir períodos de hipertiroidismo (TSH baja, fT4 alta) antes de progresar a hipotiroidismo.
Eutiroidismo: Presenta niveles normales de TSH y T4 pero con TPOAbs y características ecográficas típicas.
Hipotiroidismo subclínico: La TSH está elevada, pero fT4 y fT3 son normales.
Hipotiroidismo manifiesto: La TSH está elevada, pero la fT4 está baja.
Si la TSH es el único biomarcador medido, esta variabilidad podría provocar un retraso en el diagnóstico y un daño tisular avanzado. Por lo tanto, es necesario realizar pruebas integrales, que incluyan la medición de T4 libre y anticuerpos tiroideos, para evaluar el estado de la tiroides y monitorear la progresión de la HT con precisión.
Enfoque de medicina funcional
Los profesionales en este campo podrían recomendar un conjunto más extenso de pruebas para descubrir los desencadenantes y desequilibrios autoinmunes subyacentes. Estas pruebas incluyen:
El panel tiroideo completo mide TSH, T4 total, T4 libre, T3 total, T3 libre, T3 inversa y anticuerpos tiroideos (TPOAbs y TGAbs) para evaluar el metabolismo de la tiroides y posibles problemas de conversión.
La evaluación hormonal prueba hormonas como el cortisol para evaluar el equilibrio hormonal general y la función suprarrenal.
El hemograma completo (CBC) con diferencial ayuda a comprender la salud general y el estado inmunológico.
Las pruebas nutricionales evalúan los niveles de nutrientes cruciales como selenio, yodo, hierro, zinc, vitamina D y ácidos grasos.
¿Cuáles son las complicaciones de la tiroiditis de Hashimoto?
La inflamación crónica asociada con la TH puede tener implicaciones de gran alcance para la salud, aumentando potencialmente el riesgo de una variedad de afecciones graves. Las siguientes son complicaciones o posibles consecuencias de la TH:
Mayor riesgo de cáncer: Si bien no todos los investigadores están de acuerdo, una revisión sistemática y un metanálisis recientes determinaron que las personas con TH pueden enfrentar un mayor riesgo de ciertos cánceres y, por lo tanto, deberían someterse a exámenes de detección regulares. Los tipos de cáncer asociados con la TH incluyen cáncer de tiroides, mama, pulmón, sistema digestivo, urogenital y sanguíneo, así como el prolactinoma, un tumor benigno de la glándula pituitaria.
Riesgos del embarazo: Incluso con una suplementación óptima con levotiroxina, algunos estudios, pero no todos, han encontrado que las mujeres con TPOAbs o TGAbs tienen un mayor riesgo de falla de fertilización in vitro, aborto espontáneo y parto prematuro. El manejo proactivo de la salud de la tiroides antes y durante el embarazo es crucial.
Deterioro cognitivo: La inflamación crónica y los procesos autoinmunes en la TH pueden contribuir al deterioro cognitivo y al envejecimiento cerebral acelerado con el tiempo.
Trastornos metabólicos: Las investigaciones han relacionado la TH con un mayor riesgo de desarrollar ciertos problemas de salud metabólicos, como resistencia a la insulina y síndrome metabólico, un conjunto de afecciones. Estos incluyen aumento de la presión arterial, niveles altos de azúcar en la sangre, exceso de grasa corporal alrededor de la cintura y niveles anormales de colesterol que ocurren juntos, lo que aumenta el riesgo de enfermedad cardíaca, accidente cerebrovascular y diabetes tipo 2.
Resultados cardiovasculares adversos: La TH se ha relacionado con un mayor riesgo de resultados cardiovasculares adversos, como presión arterial alta, aterosclerosis, enfermedad coronaria e insuficiencia cardíaca congestiva.
Coma mixedema: El hipotiroidismo no tratado, un posible resultado de la TH, puede progresar a coma mixedema, una afección poco común pero potencialmente mortal. Esta emergencia endocrina extrema requiere tratamiento inmediato en una unidad de cuidados intensivos. El coma mixto suele afectar a personas mayores de 60 años, predominantemente mujeres, y se produce casi exclusivamente en los meses de invierno. Se caracteriza por una severa desaceleración metabólica, que conduce a un profundo letargo, hipotermia y otros síntomas críticos que requieren una intervención médica urgente.
Encefalopatía de Hashimoto: La encefalopatía de Hashimoto, una afección neurológica poco común pero grave, también se conoce como encefalopatía sensible a esteroides asociada con tiroiditis autoinmune (SREAT). Se caracteriza por síntomas como confusión, episodios similares a un derrame cerebral y convulsiones. Es probable que la afección se deba a respuestas complejas del sistema inmunológico que se extienden más allá de la tiroides.
¿Cuáles son los tratamientos para la tiroiditis de Hashimoto?
El tratamiento principal para la enfermedad de Hashimoto cuando conduce a hipotiroidismo es el uso permanente de levotiroxina oral. Esta hormona sintética reemplaza las hormonas tiroideas que el cuerpo no produce suficientemente.
Los niveles altos de TSH pueden estar asociados con problemas de salud como mala salud cardíaca y problemas metabólicos, y los niveles bajos pueden provocar una menor densidad ósea y un mayor riesgo de fracturas. Por lo tanto, la dosis de levotiroxina debe ajustarse cuidadosamente, lo que se realiza mediante un control regular de los niveles de TSH, generalmente cada seis a ocho semanas después de cualquier cambio de dosis.
Aunque la levotiroxina (T4 sintética) es el tratamiento convencional para la HT, puede que no sea la mejor opción para todos.
Los siguientes son otros tratamientos de TH:
Terapia combinada de T4 y T3: Otra alternativa es la combinación de hormonas sintéticas T4 (levotiroxina) y T3 sintética (liotironina). Este enfoque puede beneficiar a las personas que no logran un alivio óptimo de los síntomas con la medicación T4 (levotiroxina) sola. Agregar T3 puede ayudar a abordar los problemas de conversión que experimentan algunos pacientes con TH, donde el cuerpo lucha por convertir la T4 en la hormona T3 activa.
Hormonas bioidénticas compuestas: Algunos proveedores de atención médica pueden recomendar medicamentos compuestos de hormonas tiroideas bioidénticas para pacientes con TH. Estas preparaciones formuladas a medida tienen como objetivo igualar más estrechamente el perfil natural de la hormona tiroidea del cuerpo.
Las hormonas bioidénticas compuestas pueden incluir hormonas tiroideas T4, T3 e incluso T2 y T1. Este enfoque personalizado puede ayudar a quienes no han encontrado alivio con los medicamentos estándar para la tiroides.
Cirugía: En casos más graves, como cuando hay una compresión agresiva en el cuello, la coexistencia de nódulos cancerosos o TPOAbs persistentemente altos que afectan la calidad de vida, puede considerarse necesaria una tiroidectomía para extirpar quirúrgicamente la tiroides. Las posibles complicaciones de la tiroidectomía incluyen daño al nervio laríngeo, hipocalcemia (niveles bajos de calcio) y síndrome de Horner .
¿Cuáles son los enfoques naturales para la tiroiditis de Hashimoto?
Si bien la TH afecta principalmente a la glándula tiroides, es fundamentalmente una enfermedad del sistema inmunológico. Esta perspectiva es crucial porque los tratamientos convencionales como la tiroxina, si bien son eficaces para controlar los niveles hormonales, no abordan la disfunción inmune subyacente ni otros factores contribuyentes. No es raro tener eutiroidismo (niveles hormonales normales) y aún tener síntomas que afectan significativamente la calidad de vida.
Esta limitación señala la importancia de considerar enfoques más integrales que no sólo controlen los síntomas sino que también apunten a las causas fundamentales de la respuesta autoinmune. Estos enfoques pueden brindar un apoyo más amplio a los sistemas interconectados del cuerpo, apuntando a mejoras de salud a largo plazo en lugar de simplemente aliviar los síntomas. En casos severos , tiroiditis por IgG4 o secundaria al uso de inmunoterápia (anti-PD 1) contra algunos tipos de cáncer, se pueden usar corticosteroides, micofenolato mofetil y Rapamicina con bastante éxito.
¿Cómo afecta la mentalidad a la tiroiditis de Hashimoto?
Si ha intentado todo lo demás y aún no se está recuperando de la TH, puede que sea el momento de considerar el papel de su forma de pensar y cualquier trauma no resuelto o estrés crónico. La TH, que a menudo no se diagnostica durante mucho tiempo, no sólo es físicamente agotadora, sino que también puede afectar significativamente la salud mental.
Los estudios indican que el estrés, real o percibido, puede desencadenar y empeorar enfermedades autoinmunes. La forma en que percibe los desafíos puede afectar la función cerebral y la regulación emocional, iniciando las respuestas del cuerpo al estrés. Esto aumenta la producción de cortisol, lo que hace que el cuerpo se concentre menos en funciones no urgentes como el descanso y la curación.
Esta respuesta al estrés es beneficiosa en emergencias a corto plazo, pero el estrés constante puede alterar el equilibrio hormonal, impidiendo que el cuerpo entre en un estado relajado y reparador. El estrés también afecta la salud intestinal al aumentar la permeabilidad del intestino, permitir la entrada de sustancias nocivas al torrente sanguíneo y desencadenar respuestas inmunitarias e inflamación que promueven la actividad autoinmune.
Además, el estrés crónico puede alterar las bacterias buenas del intestino, reduciendo su diversidad y la producción de sustancias antiinflamatorias. Incluso puede causar cambios genéticos que podrían afectar su sistema inmunológico y transmitirse a generaciones futuras.
Al gestionar eficazmente su percepción del estrés y abordar los problemas emocionales y psicológicos, puede influir significativamente en el curso de la TH. Controlar activamente cómo ve y responde al estrés, curar traumas pasados y mantener una mentalidad positiva ayuda a estabilizar sus respuestas al estrés, calmar el sistema inmunológico y promover un ambiente curativo dentro de su cuerpo.
¿Cómo puedo prevenir la tiroiditis de Hashimoto?
Desafortunadamente, no existe una forma segura de prevenir la TH ya que las causas subyacentes son complejas y aún no se comprenden completamente.