Los científicos aún buscan modelos de roedores que desarrollen la enfermedad de forma idéntica a la de las personas. Los voluntarios que se ofrecen para las pruebas todavía no saben a qué experimento se someterán

No son únicamente ratas. Los laboratorios están en la búsqueda de otros animales, de forma desesperada luego de que los muertos por el COVID-19 alcanzara este viernes las 5 mil víctimas. Hurones, macacos, titíes y monos verdes africanos. Todos están en la lista. Sin embargo, los investigadores no hallan ninguno que desarrollen la enfermedad de manera idéntica a los humanos. Es por eso que comenzaron a reclutar voluntarios que estén dispuestos a someterse a los experimentos para descubrir finalmente la vacuna contra el coronavirus COVID-19.
Por lo general, este tipo de seres vivos deberían resultar críticos para comprender cómo funciona el virus que se convirtió en pandemia de acuerdo a la Organización Mundial de la Salud (OMS). Ellos servirían, en una situación normal, para poder crear vacunas e impulsar tratamientos para detener su expansión. Sin embargo, no está ocurriendo. Y los científicos no pueden pasar de sus estudios en laboratorio a los humanos. O no deberían. Hasta ahora, lo usual era primero probarlo en otras criaturas para verificar su seguridad.
“No creo que probar esto en un modelo animal sea fundamental para que llegue a un ensayo clínico”, dijo Tal Zaks a Stats, un sitio especializado en temas científicos. Zaks es el director médico de Moderna, una empresa de biotecnología con sede en Cambridge, Massachusetts. Este laboratorio ha producido una vacuna contra el COVID-19 a una velocidad récord pero que aún no ha sido probada en humanos. Son test simultáneos cuando siempre se realizan secuencialmente.
Este camino adoptado por Moderna sería algo inusual. No es de esta manera como normalmente operan los laboratorios junto a las instituciones públicas para arribar a una solución sanitaria. Por el contrario. Los reguladores de la medicina requieren que un fabricante -en este caso el laboratorio basado en Cambridge– demuestre que el producto es seguro antes de que inicie su aplicación en personas. Para ello están los animales de testeo como las ratas o los hurones. “Esto es muy inusual. Refleja la urgencia de desarrollar vacunas para contrarrestar la pandemia de COVID-19”, explicó Akiko Iwasaki, un microbiólogo de la Universidad de Yale.
Pero para algunos especialistas del campo de la ciencia, este tipo de acciones son moralmente reprochables. ¿Es lógico realizar pruebas en humanos aunque los voluntarios no conozcan si la vacuna será efectiva o si tendrá efectos secundarios? Para quien contribuyó a frenar la epidemia del ébola, sí. “El calendario tradicional de una vacuna es de 15 a 20 años. Eso no sería aceptable aquí ”, explica Mark Feinberg, presidente y CEO de la Iniciativa Internacional de Vacunas contra el SIDA a Stats. “Cuando escuchas predicciones acerca de que se necesita, en el mejor de los casos, un año o año y medio para tener una vacuna disponible… no hay forma de acercarse a esos plazos a menos que adoptemos nuevos enfoques”, dijo. «Personalmente, creo que eso no solo es apropiado; creo que esa es la única opción que tenemos «, continuó Feinberg.
Lo que desde Moderna buscan hacer con esta nueva vacuna es dar ARN (ácido ribonucleico) del virus modificado -como si fuera un virus- para luego convertirse en proteína y de ahí podrían generarse anticuerpos de protección. El ARN es la base para producir proteínas. Los virus pueden tener ADN o ARN. En los humanos la secuencia es de ADN a ARN, de ARN a proteína. Pero este virus -un retrovirus, para ser exactos- usa una enzima para pasar de ARN a ADN y después el camino “normal”. En resumen, la vacuna facilitaría ARN modificado para que la persona fabriques proteínas de virus (atenuado) en el cuerpo, lo que hace que se genere una respuesta inmune que proteja del virus verdadero.
La velocidad con que actuó Moderna sorprende. El virus que originó el brote en Wuhan, China, fue identificado el 7 de enero, aunque se supo que el virus ya circulaba desde noviembre. A los pocos días, el 13 de ese mes, los investigadores del laboratorio ya tenían una secuencia propuesta para una vacuna de ARN. El 24 de febrero comenzaron a enviar los primeros viales al Instituto Nacional de Alergias y Enfermedades Infeccionas (NIAID, por sus siglas en inglés) para ensayos clínicos. En los primeros días de marzo comenzaron a reclutar voluntarios. Necesitarán 45 personas entre 18 y 55 años que estén sanos. A ellos se les aplicará dos dosis de la vacuna con un mes de diferencia entre una y otra.
El NIAID igualmente inició las pruebas tanto en ratones al tiempo que continuaba reclutando participantes. “Ese nivel de respuesta inmune fue suficiente para proteger a los ratones de la infección por MERS CoV”, indicó Barney Graham, director del centro de investigación de vacunas del instituto. Esos roedores mostraron el mismo tipo de respuesta inmune generada por una vacuna de ARN aplicada contra esa otra especie de coronavirus. Sin embargo, uno de los problemas es que el promedio de ratones que son examinados actualmente no responde de la misma manera al nuevo COVID-19. Lo que lleva a la conclusión de que no es igual el comportamiento del retrovirus en humanos que en animales. Y aunque Graham afirma -de acuerdo a Stats– que la respuesta en los ratones utilizados para combatir el MERS fue idéntica, todavía no puede decir lo mismo para el nuevo coronavirus.
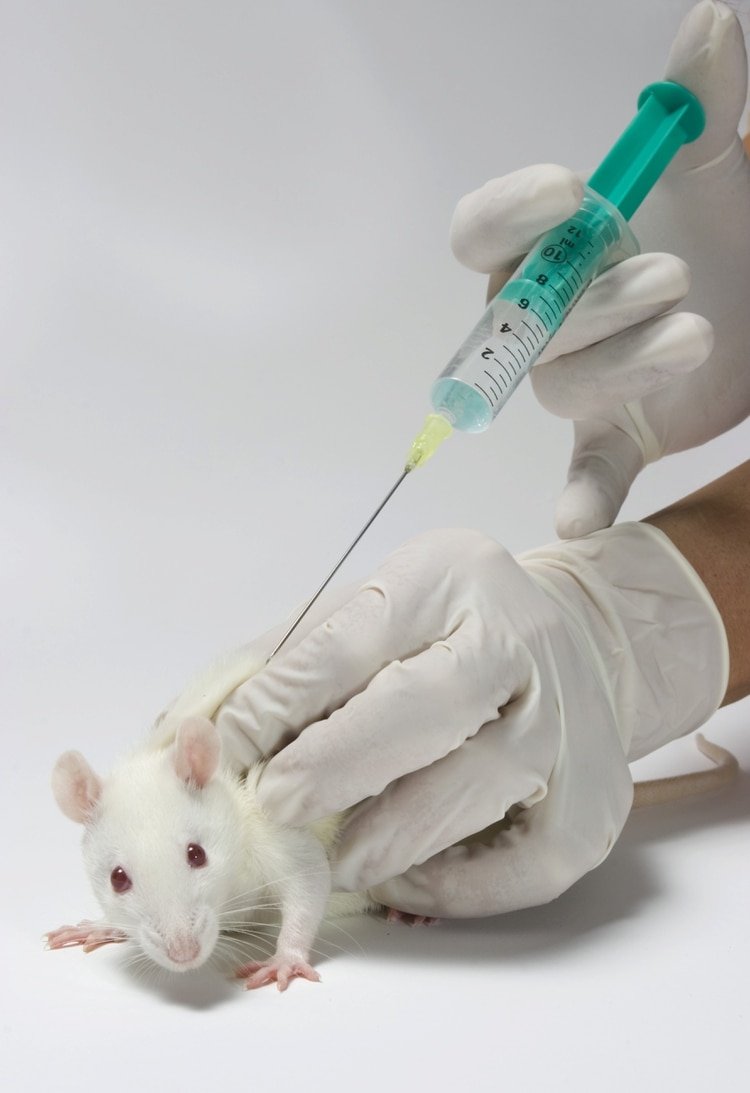
Esos roedores susceptibles a los patógenos fueron especialmente diseñados en el inicio de otra epidemia, la del SARS nacida en 2002 también en China. Para facilitar su infección, los científicos inyectaron sus células con la molécula humana que permite que ciertos coronavirus se deslicen dentro. Pero no hay suficientes como para comprobar la efectividad de la vacuna. “Estarán listos para experimentos en las próximas semanas”, expresó Graham.
De continuar las pruebas a este nivel de velocidad, la vacuna podría estar lista en un año algo brutalmente rápido teniendo en cuenta el tiempo que demora el resto de los tratamientos. Sin embargo, no será lo suficientemente rápido como para frenar el actual brote. “No hay razón para poner a personas en riesgo en un estudio si no hay eficacia. No pones como carga en las personas participar en un estudio si la intervención no va a ayudar«, cuestiona Karen Maschke, académica en Hastings Center, en Garrison, Nueva York.
Por las dudas, desde Moderna advierten que no necesariamente tendrán éxito en sus pruebas. “No hemos probado previamente nuestra capacidad de respuesta rápida y es posible que no podamos producir una vacuna que trate con éxito el virus de manera oportuna, en todo caso”, escribió la compañía en un documento presentado ante la Comisión de Bolsa y Valores.
MÁS SOBRE ESTE TEMA:
TEMAS RELACIONADOS
Coronavirus COVID-19 Estados Unidos
Fuente: infobae.com